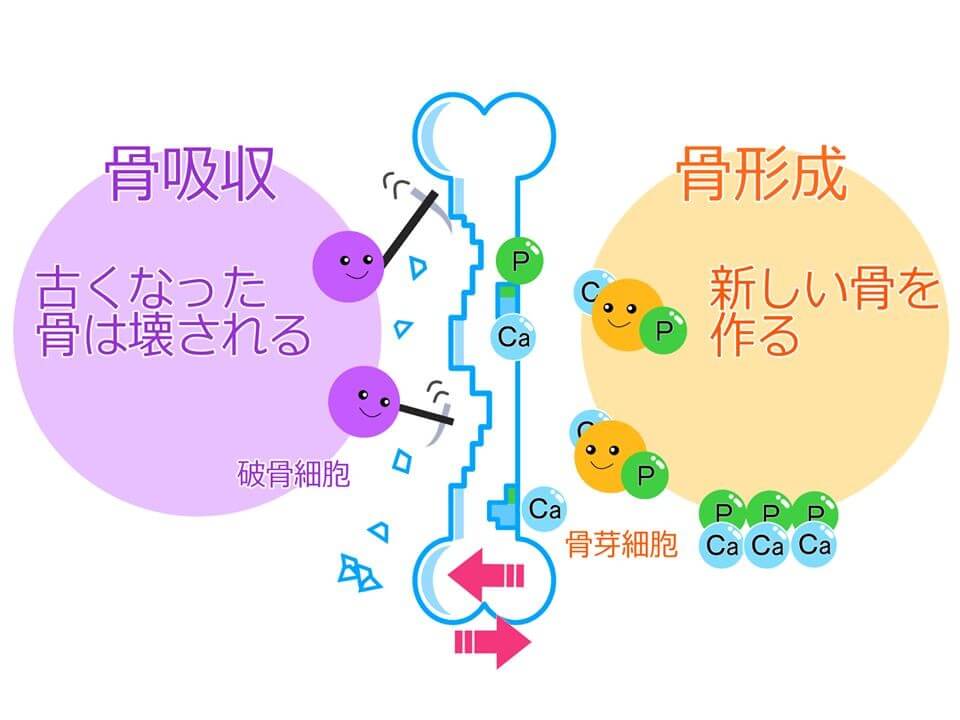
骨粗鬆症とは
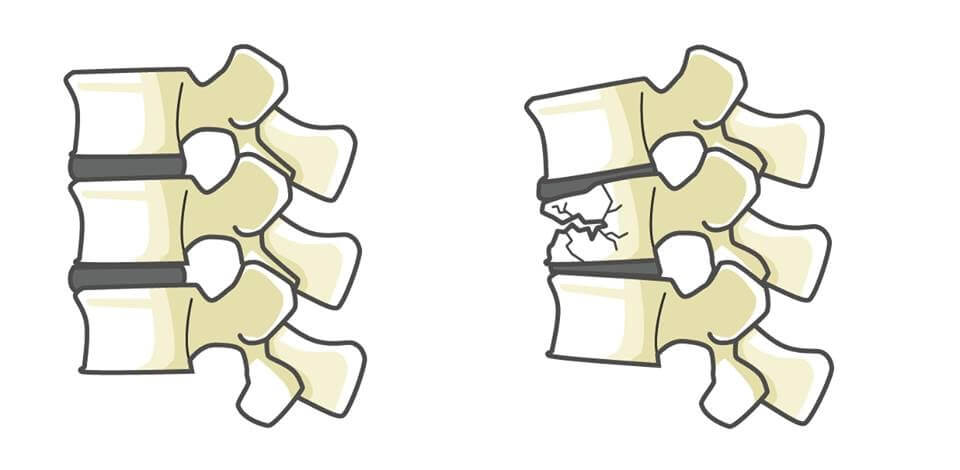
骨粗鬆症とは、閉経や加齢が原因で骨がもろくなり、骨折しやすくなる病気です。
患者数1,280万人(65歳以上の方の3人に1人)と推計されていますが、治療を受けられている方は200万人しかいません。治療を受けていない方が、ある日突然骨折を起こすことが問題になっています。あなたもすでに、骨粗鬆症かもしれません。一度検査を受けてみましょう!!
骨粗鬆症による
骨折について
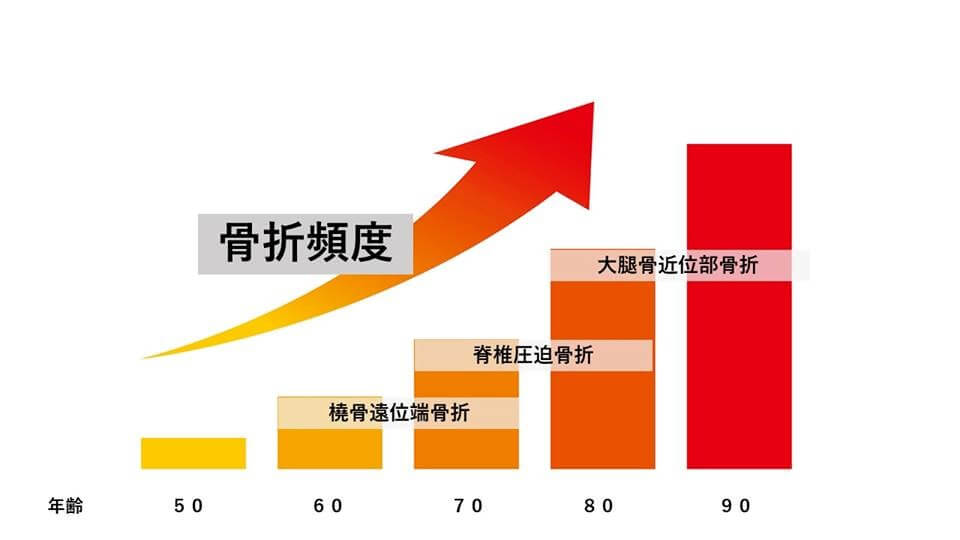
骨粗鬆症による骨折は、50歳後半頃から始まります。
まず、手首(橈骨遠位端)から始まり、60歳頃から椎体圧迫骨折(背骨)が少しずつ増えます。この場所は【いつの間にか骨折】といって痛みなどの自覚症状がないのに少しずつ骨折が進みます。
※手首の骨が折れずに、椎体圧迫骨折が起こり始めるケースが圧倒的に多いです。
一番怖いのは80歳前後から急速に増える大腿骨近位部骨折(股関節周囲)です。ここが骨折すると寝たきりのリスクが高まり、肺炎などの合併症から死に至るケースもあります。
「脆弱性骨折」と
「いつの間にか骨折」
骨粗鬆症治療開始の基準に、「脆弱性骨折」と「いつの間にか骨折」というものがあります。
脆弱性骨折
骨折には、「脆弱性骨折(ぜいじゃくせいこっせつ)」といわれる、ごく軽微な外傷(例:立った高さからの転倒など)で起こる骨折があります。
以下の骨折が脆弱性骨折といわれており、脆弱性骨折があれば骨密度の数値が高くても骨粗鬆症の治療を開始するケースが多いです。
脆弱性骨折の例
- 椎体骨折
- 大腿骨近位部骨折
- 橈骨遠位端骨折
- 上腕骨近位端骨折
いつの間にか骨折
初回の骨密度検査を行った方は、以下もチェックしてみてください。
- 身長低下:25歳の時に比べて、身長が2センチメートル以上低くなった
- BMI:20以下 BMI測定はこちら
- 右のチェックリストにあてはまる項目が複数ある
- 下のチェックリストにあてはまる項目が複数ある
上記に当てはまる場合は、「いつの間にか骨折」を疑い、胸腰椎(せぼね)のレントゲンを撮影することがあります。
いつの間にか骨折も、脆弱性骨折の一つです。
骨密度の数値と合わせて、治療開始の判定材料に胸腰椎のレントゲンも活用しています。
最初の骨折を最後の骨折に!
~STOP AT ONE~
世界的に掲げられているスローガンで、【最初の骨折を最後の骨折に!~STOP AT ONE~】というのがあります。
もし50代後半のころに初めて手首が折れたときや、60代でたまたま背骨のレントゲンを撮って「いつの間にか骨折」が初めて発見されたときには、最初の脆弱性骨折を最後の骨折にするべく治療が必要です。
そのためには、女性は閉経を迎えたら、男性も60歳を超えたら、1度は骨密度検査と背骨のレントゲン検査を受けておきましょう!

骨粗鬆症の検査の流れ
受付~診察
受付で、骨粗鬆症検査希望とお伝え下さい。
電話やネットでも予約を受け付けております。
ご予約はこちら
予約電話(ナビダイヤル)
050-5306-7196
予約サイトQRコード



骨密度の測定検査
骨密度測定を手関節や踵だけで済ませていませんか?
現在のガイドラインでは、DEXA法(デキサ法)で測定した脊椎と大腿骨の骨量が重要視されています。
検診で踵の骨密度を計って、正常と判断された方でも、大腿骨では低下していることがあります。
骨粗鬆症も早期発見・早期治療が重要です!!
当院は脊椎、左右大腿骨の測定を行っています。
3カ所の測定値でもっとも低い部位にあわせて、治療を行うことが大切です。
女性は閉経を迎えたら、男性も60歳を超えたら1度は検査を受けましょう!!
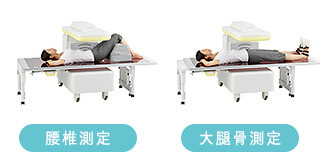
検査中の痛みはほとんどありません。
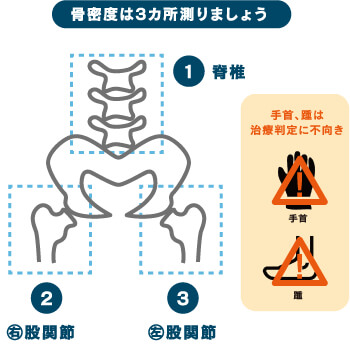

脊椎、両股関節の3カ所の測定が重要です。
踵や手首で正常な場合でも大腿骨近位部(股関節)が低下していることが多いです。
血液検査

血液検査で、「骨代謝マーカー」と呼ばれる値を調べることで、治療薬の選択に役立ちます。
腎臓の機能や血中のカルシウム濃度なども併せて調べます。
| 調査指標 | 内容 |
|---|---|
| P1NP(骨形成マーカー) | 骨が造られている指標 |
| TRAP-5b(骨吸収マーカー) | 骨が壊れている指標 |
| ビタミンD | Caの吸収を助けるビタミン |
| カルシウム | カルシウムが適正値かどうか調べます |
| 腎機能 | 腎機能が悪くなると副作用が起こりやすくなるため、調べます |
診察
治療方針の決定
当クリニックでの骨粗鬆症治療は、YAM値という基準を用い、ガイドラインにもとづいて行っております。
YAM値を用いた検査
若年成人(20~44歳)の骨量の平均値(YAM値)との比較によって行います。

治療は、下記YAM値に応じて開始します。
測定した3ケ所のうち、1ケ所でも70%以下の部位があれば治療を開始します。
| YAM値 | 診断 | 治療・対策 |
|---|---|---|
| 80%以上 | 正常 | 定期的な骨密度チェック |
| 70%以上~ 80%未満 |
骨量減少 | 治療が必要な場合もあり |
| 70%以下 | 骨粗鬆症 | 治療を開始 |
| 薬剤分類名 | 特徴 | |
|---|---|---|
| 骨が壊れるのを防ぐ薬 (骨吸収抑制剤) |
||
| ビスホスホネート薬 | 骨を壊す細胞の働きを抑えて、骨を壊れにくくします。 定期的な口腔ケアが必要です。 |
内服 |
| SERM:サーム | 骨に対して女性ホルモンと同様に作用し、骨吸収が起こりにくくなります。骨量とともに骨質も改善します。 | |
| デノスマブ | 骨の成分を溶かす体内の働きを抑え、骨を壊れにくくします。半年に1回使用します。定期的な口腔ケアが必要です。 | 注射 |
| 骨を造る薬 (骨形成促進剤) |
||
| テリパラチド製剤 | 骨の新陳代謝を促し、新たな骨を造る作用があります。 骨折を起こしている方、圧迫骨折(いつの間にか骨折)がみつかった方、骨密度が著しく低い方に使用しています。 |
注射 |
| 骨形成促進+骨吸収抑制を併せ持つ薬剤 | ||
| ロモソズマブ | 骨をつくるはたらき(骨形成)を促進するとともに、骨を壊すはたらき (骨吸収)を抑制する2つの作用を併せもちます。 当院では、大腿骨の骨折や複数箇所の圧迫骨折をお持ちの方に限定して使用しています。 |
注射 |
| そのほかの薬 | ||
| 活性型ビタミンD3薬 | 腸からのカルシウム吸収を助け、骨を強くします。 ビスホスホネート薬やSERMと併用します。 |
内服 |
リエゾンマネージャー
骨粗鬆症
リエゾンマネージャー
とは
リエゾンとは「連絡係」と訳され、診療におけるコーディネーターの役割を意味します。
その目的は、最初の骨折への対応および骨折リスク評価と、新たな骨折の防止、また最初の脆弱性骨折の予防です。
医師と患者さんの間に入り、治療継続率の向上に努めています。
当院の取り組み

当院ナース和田が2019年4月にリエゾンマネージャーの資格を取得しました。
骨粗鬆症の専任ナースとして、継続率を上げるために、定期受診のお伺いはがきを出したり、院内でのスタッフ向け・患者さん向けの骨粗鬆症教室を開催しています。

2023年11月に当院独自の院内骨粗鬆症マネージャー制度を設けました。
看護師2名、理学療法士1名、医療事務1名の複数職種を任命し、部署間の連携を密にして、患者さんの治療継続の向上に努めています。

患者さんからのQ&A
Q. 腰や大腿骨は痛くないのに検査や治療は必要ですか?
A. 骨の量と痛みは全く関係ありません。将来、骨折が起こった場合は、相当な痛みを伴いますし、寝たきりのリスクが大きく高まります。そうならないように今のうちにご自分の骨の量を測定し、骨粗鬆症と診断されたら早期に治療を受けておきましょう。
Q. 治療期間はどれくらいかかりますか?
A. 最低でも4-5年、それ以上必要なケースが圧倒的に多いです。当クリニックではYAM値が3か所すべて80%以上になった場合に終了します。
Q. フォルテオやテリボンを勧められたのはなぜですか?
A. フォルテオやテリボンは骨をつくる働きがあります。新しく骨折を起こしている方は、早く骨が癒合することを期待できます。
また、骨をつくる作用のある薬を先に使用して、その後骨が壊れるのを防ぐ薬を使用すると、順番を逆にした場合と比べて2年後の骨の量が増えやすいといわれています。
Q. 痛くもないので治療をしたくない。途中でやめたい。
A. 骨粗鬆症はサイレントキラーといわれています。
自覚症状はなくても、徐々に骨量が減り、ある日突然骨が折れます。
くしゃみや勢いよく座っただけでも背骨が折れたり、少し尻もちをついただけでも股関節が折れることがあります。
特に股関節が折れると40%程度の方がもとの歩行能力を再獲得できないといわれています。
そうならないために骨粗鬆症の治療を行い、骨折の予防を行うことが重要です。
Q. 採血はなぜ必要ですか?
A. 骨を作るマーカーや骨が壊れるマーカーを治療開始前と治療開始から3ヶ月後に測ることで、治療の効果が確認できます。
骨形成促進剤を使用すると、骨を作るマーカーが数倍になっていることもあります。
ビスフォスフォネート製剤や女性ホルモンの内服薬を使用すると、骨吸収マーカーが2~3割程度減少して、骨が壊れにくくなっているのを確認できます。
Q. 骨量はどういう増え方をしますか?
A. 骨の量は治療を開始しても、順調に右肩上がりというケースは少ないです。上がっては少し下がりというようなジグザグ上昇をしながら、長い目でみると近似的な右肩上がりの上昇をします。多くの場合、腰椎が先に上昇し、遅れて大腿骨が上昇します。
Q. 骨折しやすい場所は、年齢によって違いますか?
A. 年齢によって、以下の順に骨折が増え始めます。
- 60歳前後:前腕の骨折
- 70歳前後:椎体骨折(背骨)
- 80歳前後:大腿骨骨折
特に80歳前後から増え始める大腿骨骨折は、寝たきりや死亡リスクを高めます。60歳ごろからの骨粗鬆症治療が重要です。将来の自分のために、今できることをがんばりましょう。